Хирургическое лечение варикоцеле проводится в клинике "Здоровье 365" Екатеринбурга. Наличие варикоцеле не означает, что хирургическая операция необходима всегда.
Показания к операции при варикоцеле
Хирургическое лечение рекомендовано при наличии дискомфорта или боли в области яичек, неэффективности обычного симптоматического лечения, уменьшения размера яичек (объем <20 мл, длина <4 см), а также высокой вероятности развития бесплодия.
Варикоцеле третьей степени может привести к усугублению повреждения яичек, что приводит к атрофии и нарушению нормальных параметров спермы (т.е. уменьшению концентрации спермы <20 млн /мл, снижению прогрессивной подвижности сперматозоидов <50%, или количества нормальных сперматозоидов <30%).
Комитет, занимающийся вопросами Мужского бесплодия Американского урологического общества рекомендует мужчине проводить лечение по поводу варикоцеле, когда присутствуют все из нижеперечисленных факторов:
- ощущается тяжесть и боли в мошонке
- семейная пара признана бесплодной
- женщина не является бесплодной
- при исследовании спермы выявлены отклонения (концентрация спермы <20 млн / мл, постепенно подвижных сперматозоидов <50%, или морфологически нормальных сперматозоидов <30%)
Варикоцеле является самой легко устранимой причиной низкого качества спермы у мужчин. После лечения вероятность зачатия ребенка значительно повышается.
Существуют разные мнения о целесообразности оперативного лечения бессимптомного варикоцеле у бесплодных мужчин, но большинство врачей его не рекомендуют.
Медикаментозное лечение при варикоцеле
Варикоцеле является анатомической аномалией, которая может привести к нарушению функции яичка и выработки спермы. До сих пор 100% эффективного медикаментозного лечения варикоцеле не найдено. Хотя некоторые исследователи отмечают положительное влияние антиоксидантов и повышение с их помощью уровня активных форм кислорода в тканях яичек, этот метод лечения все еще является экспериментальным.
Хирургическое лечение варикоцеле
Основным методом лечения варикоцеле является хирургическая операция. Но наличие варикоцеле не означает, что всегда требуется хирургическое вмешательство. Целью операции при варикоцеле является устранение расширения вен мошонки, сохранение при этом артериального кровотока в яичках, и исчезновение симптомов боли и дискомфорта у пациента. Эффективность большинства методов практически равна, но частота осложнений отличается.
Для лечения варикоцеле применяются:
Классический метод. Разрез в паховой области, выделение из окружающих тканей варикозно расширенных вен и перевязка их. Существуют три наиболее распространенных хирургических доступа, используемых для устранения варикоцеле мошонки: паховый, забрюшинный (брюшной) и субингвинальный или подпаховый (ниже паховой связки). Во всех случаях целью операции является устранение аномального тока крови по расширенным венам. Для этого расширенные вены перевязываются. Но при этом важно не повредить семявыносящие протоки и артерии во время операции.
Большинство урологов при оперативном вмешательстве используют паховый или субинвгинальный (подпаховый) доступ. Знание анатомии, низкий процент осложнений и высокая эффективность делают эти подходы почти идеальными. Субингвинальный (подпаховый) доступ осуществляется таким же образом, но разрез производится вблизи лобкового бугорка, что позволяет избежать открытия апоневроза наружной косой мышцы живота. Преимущества этого доступа в уменьшении болевого синдрома после операции и облегчение доступа к семенному канатику, особенно у мужчин с ожирением и предыдущими хирургическими операциями в области паха. Но на этом уровне находится большее количество вен, что делает их перевязку технически сложной задачей
Микрохирургическая варикоцелэктомия. Использование оптической техники, которая может увеличить изображение сосуда в 6-25 раз, значительно повысило эффективность оперативного лечения. Хотя хирургический доступ к семенному канатику не отличается по технике исполнения, оптическое увеличение облегчает выявление хирургом небольших анастомозирующих (сообщающихся друг с другом) вен, которые без использования увеличительной техники могут быть не замечены. Кроме того, риск ишемии яичка и яичка атрофии из-за случайной перевязки артерии яичка значительно снижается при работе хирурга с помощью увеличительной техники
Лапароскопическое лигирование яичковой вены. Эта операция наложения клипс (маленьких титановых скобок, которые остаются в теле пациента) на расширенные вены, выполняется c помощью специального прибора лапароскопа, через три прокола в коже пациента. При такой операции артерия яичка хорошо видна во время операции и не пересекается вместе с веной, как это бывает при обычном хирургическом вмешательстве. Но возможность повреждения лимфатических сосудов и возникновения водянки яичка при этом методе лечения все-таки существует
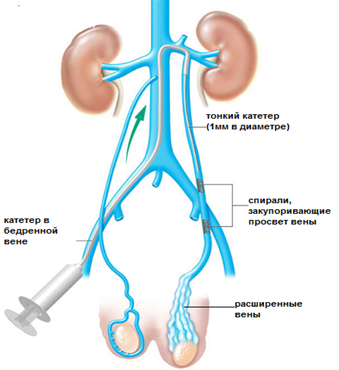
Чрезкожная эмболизация считается наименее травматичным методом лечения варикоцеле. После флебографии под местным обезболиванием пунктируется бедренная вена, в неё вводится тонкий катетер до уровня расширенных вен яичка. Для окклюзии (закрытия просвета) яичковой вены используют различные технологии: спирали, склерозирующие вещества, склеивающие изнутри просвет сосуда, либо их сочетание. Преимущества чрескожной эмболизации включают: сохранение яичка артерии и относительно неинвазивный (т.е без нарушения кожных покровов) характер техники. Тем не менее, изредка возможны послеоперационные осложнения, такие как: аллергия на контрастное вещество для рентгенографии, повреждение сосудов, тромбофлебит (воспаление вены), миграция спирали из вены яичка в другие вены.
Рекомендации после операции поповоду варикоцеле
При обычном хирургическом методе пациент находится в стационаре 2-3 дня. После лапароскопической операции пациент выписывается на следующие сутки. Чрезкожная эмболизация обычно проводится в амбулаторных условиях (то есть, в тот же день пациент может быть отпущен домой).
Местное применение холода на область раны на 2 часа предотвращает кровотечение и отек тканей. После операции врач может рекомендовать несколько дней носить суспензорий (специальную подвешивающую повязку для мошонки) с целью уменьшения натяжения тканей мошонки и семенного канатика. Небольшие полоски пластыря на месте послеоперационной раны наклеиваются ещё на 7-10 дней, в течение которых врач наблюдает за раной пациента.
Принимать душ разрешается через 48 часов после операции.
Нормальная, сбалансированная диета может быть возобновлена, когда пациент возвращается домой.
В первые дни врач назначит пациенту специальные обезболивающие препараты, а через 2 дня, пациенты могут принимать отпускаемые без рецепта ацетаминофен (например, тайленол) или ибупрофен, чтобы облегчить дискомфорт.
Пациент должен соблюдать домашний режим 7-10 дней и возвращаться к нормальному ритму жизни постепенно. Если какой-то вид деятельности вызывает дискомфорт, то она должна быть прекращена на время. Пациенты возвращаются к физической активности (например, тяжелой атлетике, бегу трусцой) примерно через 4 недели.
Желательно воздерживаться от половых связи в течение 1 недели.
Через несколько месяцев после операции пациенту следует показаться к урологу для проведения оценки эффективности лечения. Сперму пациента нужно брать на анализ через 3-4 месяца после операции, потому что для сперматогенеза (созревания половых клеток) требуется приблизительно 72 дня. Через 3-4 месяца после варикоцелэктомии примерно у 66-70% пациентов улучшаются показатели спермограммы.
Общие симптомы после операции, которые не нуждаются в медицинской помощи:
Пациенты могут испытывать небольшой послеоперационный дискомфорт. Осложнения встречаются редко. Симптомы обычно не требуют внимания врача и включают в себя следующее:
- Небольшие синяки и изменения цвета кожи, покраснение, умеренная болезненность вокруг послеоперационного шва, обычно эти симптомы исчезают через нескольких дней
- Уплотнение вокруг послеоперационной раны в течение трех недель
- Очень небольшое количество жидких розовых выделений из раны несколько дней после операции. Необходимо держать послеоперационную рану в чистоте и сухости
- Боль в горле, головная боль, тошнота, запор и общая слабость - эти симптомы могут быть из-за влияния хирургического вмешательства и анестезии на организм в целом. Они исчезают в течение 24 часов.
Послеоперационные осложнения, которые требуют немедленного обращения к врачу:
- Инфицирование раны (если возникает, то обычно на 3-5 день после операции), что проявляется в виде её покраснения, припухлости, увеличения количества выделений. У пациента поднимается температура. В этом случае врач обычно назначает антибиотики
- Образование гематомы (скопления крови под кожей) вокруг шва, она характеризуется пульсирующей болью и выбуханием в области послеоперационной раны.
Послеоперационные осложнения
Осложнения после оперативного лечения варикоцеле крайне редки. Осложнения варикоцелэктомии, не зависимо от используемого метода, включают: гидроцеле, рецидив варикоцеле, и крайне редко атрофию яичек
- Гидроцеле (увеличение жидкости вокруг яичка) встречается у 2-5% прооперированных пациентов. Гидроцеле (водянка яичка) - это скопление серозной жидкости между оболочками яичка, при котором размеры его увеличиваются. Это наиболее частое осложнение, возникает оно в результате нарушения лимфооттока из яичка при повреждении лимфатических сосудов в ходе операции. Частота варьируется в зависимости от хирургического метода. При микрохиругических вмешательствах самые низкие показатели осложнений (<1%). При паховой, забрюшинной и лапароскопической перевязках риск возникновения послеоперационного гидроцеле менее 10%; при эмболизаци гидроцеле не возникает никогда
- Рецидив варикоцеле - это повторное появление варикозно расширенных вен мошонки. Общий уровень рецидива варикоцеле достигает 10%
- Менее распространенные осложнения включают атрофию яичек, гематому, повреждение семявыносящих протоков, хронические боли в яичках
- При чрезкожной эмболизации возможны: аллергическая реакция на контрастное вещество для рентгенографии, повреждение сосудов, кровотечение, тромбофлебит (воспаление вены) перемещение спирали из вены яичка в другие вены.
Прогноз после оперативного лечения варикоцеле
Через 3-4 месяца после варикоцелэктомии примерно у 66-70% пациентов улучшаются показатели спермограммы, так как для сперматогенеза (созревания половых клеток) требуется приблизительно 72 дня. Успешная операция часто приводит к зачатию ребенка у ранее бесплодных пар, так как повышаются концентрация сперматозоидов, общее число подвижных сперматозоидов в эякуляте. Увеличиваются сывороточный уровень тестостерона и объем яичек.
Частота рецидивов при варикоцеле зависит от техники, используемой при операции. При микрохирургической операции рецидивы возникают менее чем в 5% случаев, тогда как при паховых, забрюшинных и лапароскопических доступах - 13-16% рецидивов. Эмболизация успешна в 80-90% случаев и частота рецидивов составляет около 10-20%.
Будущее и споры
В 1992 году исследователи лечения методов бесплодия ввели новую технику - микроманипуляцию, известную как интрацитоплазматическая инъекция сперматозоидов (ИКСИ). При ИКСИ, хирурги вводят один сперматозоид в яйцеклетку для её оплодотворения. С успешным внедрением этого метода, некоторые исследователи ставят под сомнение необходимость лечения варикоцеле. С другой стороны, анализ финансовых затрат (исследование Шлегель) показывает значительное более низкую стоимость лечения варикоцеле по сравнению с ИКСИ. Кроме того, при лечении варикоцеле повышается вероятность зачатия ребенка самим мужчиной, а не с помощью донорской спермы. Методика ИКСИ несет в себе так же определенный риск для женщины в момент, когда у неё забираются яйцеклетки.
Связанные статьи:
Дробление камней лазером при почечной колике
Лапароскопическая радикальная простатэктомия






